ข้อผิดพลาดที่พบบ่อยที่สุดของผู้หญิงไทย คือการสับสนระหว่าง “มะเร็งมดลูก” และ “มะเร็งปากมดลูก” ความสับสนนี้นำไปสู่ความเข้าใจผิดว่า การตรวจภายใน (Pap Smear) ประจำปีเพียงอย่างเดียวจะสามารถคัดกรองมะเร็งมดลูกได้ ซึ่งในทางการแพทย์ นั่นคือความเชื่อที่ผิดและอันตราย ที่ RoyalLee Cancer Hospital Guangzhou ภายใต้ปรัชญา เราเคารพในชีวิต (Respecting Life) เราเชื่อว่าการมอบข้อมูลที่ตรงไปตรงมา ไม่ปิดบังความจริง คือเครื่องมือเดียวที่จะช่วยให้ผู้ป่วยตัดสินใจได้อย่างถูกต้อง มะเร็งมดลูกเป็นโรคที่ส่ง “สัญญาณเตือน” ชัดเจนที่สุดโรคหนึ่ง หากคุณกล้าเผชิญหน้าและรักษาอย่างรวดเร็ว โอกาสหายขาดจะสูงมาก
บทความนี้จะสรุปข้อเท็จจริงทางการแพทย์ที่คุณต้องรู้ เพื่อเตรียมคุณให้พร้อมในฐานะ “คู่หูในการรักษา” (Active Partner) ร่วมกับทีมแพทย์
1. มะเร็งมดลูก คืออะไร?
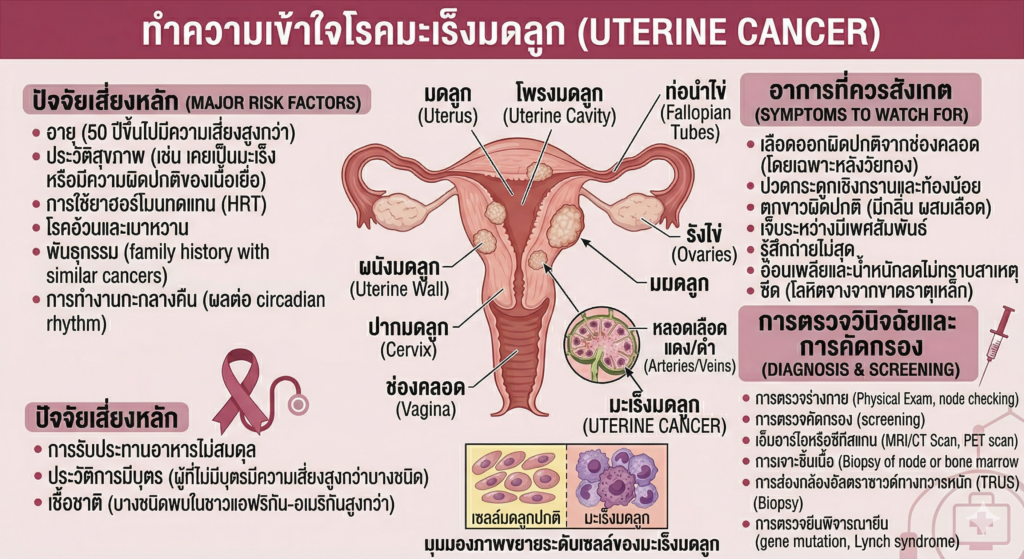
คำจำกัดความ: มะเร็งมดลูกคือการแบ่งตัวผิดปกติของเซลล์ภายในตัวมดลูก (อวัยวะที่ใช้สำหรับการตั้งครรภ์)
ประเภทที่ต้องแยกให้ชัดเจน: พฤติกรรมของมะเร็งมดลูกมี 2 กลุ่มหลักที่ต่างกันสิ้นเชิง:
- มะเร็งเยื่อบุโพรงมดลูก (Endometrial Cancer): พบมากที่สุดถึง 90% เกิดจากเซลล์เยื่อบุผิวด้านในสุดของมดลูก มักโตช้าและส่งสัญญาณเตือนเรื่องเลือดออกได้เร็ว ทำให้ตรวจพบในระยะต้นได้บ่อย
- มะเร็งกล้ามเนื้อมดลูก (Uterine Sarcoma): พบได้น้อยมาก (ไม่ถึง 10%) แต่มีความดุร้ายสูงมาก เกิดที่ชั้นกล้ามเนื้อของมดลูก มักโตเร็วและแพร่กระจายไว
2. สังเกตอาการและสัญญาณเตือน
มะเร็งชนิดนี้มี “สัญญาณเตือน” ที่ชัดเจนกว่ามะเร็งชนิดอื่น อย่ามองข้ามอาการเหล่านี้:
อาการที่พบบ่อย (Common Symptoms):
- ประจำเดือนมามากผิดปกติ มานานกว่าปกติ หรือมากะปริดกะปรอยไม่เป็นรอบ
- มีของเหลว หรือตกขาวปนเลือดที่มีกลิ่นเหม็นผิดปกติ
- ปวดหน่วงๆ บริเวณอุ้งเชิงกราน หรือเจ็บขณะมีเพศสัมพันธ์
Red Flags (สัญญาณอันตรายที่ต้องพบแพทย์ทันที):
- เลือดออกหลังวัยหมดประจำเดือน (Postmenopausal Bleeding): หากคุณหมดประจำเดือนไปแล้ว (วัยทอง) และจู่ๆ มีเลือดไหลออกมาจากช่องคลอด ห้ามคิดว่าเป็นเรื่องปกติ หรือเป็นเลือดล้างหน้า นี่คือสัญญาณเตือนอันดับ 1 ของมะเร็งเยื่อบุโพรงมดลูกที่คุณต้องไปตรวจทันที
3. สาเหตุและปัจจัยเสี่ยง
มะเร็งเยื่อบุโพรงมดลูกมีความสัมพันธ์โดยตรงกับ “ฮอร์โมนเอสโตรเจน (Estrogen)” ที่มีมากเกินไปและไม่สมดุล:
- โรคอ้วน (Obesity): คือปัจจัยเสี่ยงอันดับหนึ่ง เพราะเซลล์ไขมันในร่างกายสามารถสร้างฮอร์โมนเอสโตรเจนได้ ยิ่งอ้วน ฮอร์โมนยิ่งไปกระตุ้นเยื่อบุมดลูกให้หนาตัวและกลายพันธุ์
- ปัจจัยทางฮอร์โมน: การไม่มีบุตร, ประจำเดือนมาตั้งแต่อายุน้อย, หรือหมดประจำเดือนช้ากว่าปกติ (ร่างกายสัมผัสเอสโตรเจนนานกว่าคนทั่วไป)
- การได้รับยาบางชนิด: ผู้ป่วยมะเร็งเต้านมที่ได้รับยา Tamoxifen หรือผู้ที่รับฮอร์โมนทดแทน (วัยทอง) แบบเอสโตรเจนเดี่ยว
- พันธุกรรม: ผู้หญิงที่มีประวัติครอบครัวเป็นโรค Lynch Syndrome (มักสัมพันธ์กับมะเร็งลำไส้ใหญ่) จะมีความเสี่ยงสูงมาก
4. การวินิจฉัย (Diagnosis)
ย้ำอีกครั้ง: การทำ Pap Smear ทั่วไป มักตรวจไม่พบมะเร็งมดลูก
- อัลตราซาวนด์ผ่านช่องคลอด (Transvaginal Ultrasound): เป็นด่านแรกเพื่อดูความหนาของเยื่อบุโพรงมดลูก หากหนาผิดปกติ แพทย์จะสงสัยทันที
- การขูดมดลูก / ดูดชิ้นเนื้อ (Endometrial Biopsy / D&C): คือขั้นตอนที่ยืนยันโรคได้ 100% แพทย์จะนำเซลล์เยื่อบุโพรงมดลูกไปส่องกล้องจุลทรรศน์เพื่อดูความดุร้ายของเซลล์
- การทำภาพถ่ายรังสี 3.0T MRI: เมื่อยืนยันว่าเป็นมะเร็ง ที่ RoyalLee เราใช้ 3.0T MRI สแกนอุ้งเชิงกราน เพื่อประเมินว่า “ก้อนมะเร็งกินลึกเข้าไปในชั้นกล้ามเนื้อมดลูกแค่ไหน” ซึ่งมีความสำคัญมากต่อการวางแผนผ่าตัด
5. ระยะของโรค (Staging)
- ระยะที่ 1 (ระยะเริ่มต้น): มะเร็งยังจำกัดอยู่แค่ภายในตัวมดลูก (ไม่ลามถึงปากมดลูก) การผ่าตัดนำมดลูกออกในระยะนี้ มอบโอกาสหายขาดสูงกว่า 90%
- ระยะที่ 2 (ระยะลุกลามเฉพาะที่): มะเร็งลามลงมาที่บริเวณเนื้อเยื่อ “ปากมดลูก” (Cervical stroma)
- ระยะที่ 3: มะเร็งทะลุมดลูกออกไปที่ ปีกมดลูก รังไข่ ช่องคลอด หรือลามไปที่ต่อมน้ำเหลืองในอุ้งเชิงกราน
- ระยะที่ 4 (ระยะแพร่กระจาย): มะเร็งลุกลามเข้ากระเพาะปัสสาวะ ลำไส้ หรือแพร่กระจายไปตามกระแสเลือด อวัยวะที่มะเร็งมดลูกมักลามไปคือ: ปอด ตับ และกระดูก
6. ทางเลือกในการรักษา (Treatment Options)
การรักษามะเร็งมดลูกคือการต่อสู้ที่ต้องตัดไฟตั้งแต่ต้นลม ทีมแพทย์ MDT ของ RoyalLee จะพิจารณาร่วมกันเพื่อเลือกทางเลือกที่เด็ดขาดที่สุด:
| วิธีการรักษา | รายละเอียดโดยสังเขป |
| การผ่าตัด (Surgery) | คือการรักษาหลักที่หลีกเลี่ยงไม่ได้ มักเป็นการผ่าตัดนำมดลูก รังไข่ ปีกมดลูก และต่อมน้ำเหลืองรอบๆ ออกทั้งหมด (Total Hysterectomy with BSO) ปัจจุบันมักใช้เทคโนโลยีผ่าตัดผ่านกล้อง (Laparoscopic) เพื่อลดความเจ็บปวด |
| รังสีรักษา (Radiation) | มักใช้หลังการผ่าตัด เพื่อลดโอกาสที่มะเร็งจะกลับมาเป็นซ้ำที่ช่องคลอด โดยมีทั้งแบบฉายแสงภายนอก และ การสอดแร่ (Brachytherapy) เข้าไปในช่องคลอดโดยตรง |
| ฮอร์โมนบำบัด (Hormone Therapy) | หากเซลล์มะเร็งมีตัวรับฮอร์โมน (HR+) แพทย์จะให้ยาฮอร์โมนโปรเจสติน เพื่อต้านการเจริญเติบโตของมะเร็ง มักใช้ในระยะลุกลาม หรือในผู้ป่วยอายุน้อยมากๆ ที่ยังต้องการเก็บมดลูกไว้ชั่วคราวเพื่อมีบุตร (กรณีระยะแรกเริ่มเท่านั้น) |
| ยามุ่งเป้า & ภูมิคุ้มกันบำบัด | สำหรับระยะลุกลามหรือดื้อยา เราจะใช้ระบบ OncoMatch ถอดรหัสยีนจากชิ้นเนื้อ (เช่น หาความผิดปกติชนิด MSI-H) เพื่อพิจารณาให้ยาภูมิคุ้มกันบำบัด ซึ่งได้ผลดีมากในมะเร็งเยื่อบุมดลูกบางกลุ่ม |
| เคมีบำบัด (Chemotherapy) | ใช้ในกรณีที่เป็นมะเร็งชนิดดุร้าย (เช่น Uterine Sarcoma) หรือโรคอยู่ในระยะแพร่กระจาย เพื่อควบคุมการลุกลาม |
7. การดูแลตัวเองและผลข้างเคียง (Lifestyle & Management)
ส่วนที่ 1: การเตรียมตัวก่อนเริ่มการรักษา (เตรียมความพร้อม)
- ยอมรับความจริงเรื่องการสูญเสียมดลูก: ผู้หญิงหลายคนกลัวการตัดมดลูกเพราะกลัวสูญเสียความเป็นหญิง ความจริงทางการแพทย์คือ มดลูกเป็นเพียงอวัยวะสืบพันธุ์ การตัดออกเพื่อแลกกับชีวิตคือการตัดสินใจที่คุ้มค่าที่สุด
- ลดน้ำหนักและควบคุมน้ำตาล: หากคุณมีภาวะอ้วนหรือเป็นเบาหวาน การควบคุมน้ำตาลก่อนผ่าตัดจะช่วยลดความเสี่ยงแผลติดเชื้อและทำให้แผลสมานตัวเร็วขึ้นมาก
ส่วนที่ 2: การจัดการเมื่อเข้าสู่การรักษา (Managing Side Effects)
- รับมือภาวะวัยทองฉับพลัน (Surgical Menopause): การถูกตัดรังไข่ออกพร้อมมดลูก จะทำให้ร่างกายขาดฮอร์โมนเพศหญิงทันที คุณอาจมีอาการร้อนวูบวาบ หงุดหงิดง่าย ช่องคลอดแห้ง หรือนอนไม่หลับ ให้ปรึกษาแพทย์เพื่อหาทางบรรเทาอาการ ห้ามซื้อยาฮอร์โมนมากินเองเด็ดขาด
- ช่องคลอดตีบและสั้นลง: เป็นผลข้างเคียงจากการผ่าตัดและฉายแสงสอดแร่ แพทย์จะแนะนำการใช้อุปกรณ์ขยายช่องคลอด (Vaginal Dilator) เพื่อป้องกันการตีบตัน ซึ่งจะช่วยให้การมีเพศสัมพันธ์และการตรวจติดตามผลในอนาคตไม่เจ็บปวด
- สัญญาณอันตรายที่ต้องรีบพบแพทย์ด่วน: หลังผ่าตัดหากมีเลือดออกปริมาณมากทางช่องคลอด มีไข้สูง ปวดท้องรุนแรง หรือมีน้ำใสๆ ซึมจากแผลผ่าตัดตลอดเวลา
8. คำถามที่ควรทบทวนกับแพทย์ (Doctor Checklist)
อย่าพยักหน้าถ้ายังไม่เข้าใจ จดคำถามเหล่านี้ไปถามอายุรแพทย์มะเร็งหรือสูตินรีแพทย์ของคุณ:
- มะเร็งของฉันเป็นชนิดไหน (เยื่อบุโพรงมดลูก หรือ กล้ามเนื้อมดลูก) และมีความดุร้ายเกรดใด?
- ก้อนมะเร็งกินลึกเข้าไปในกล้ามเนื้อมดลูกมากแค่ไหน (ดูจาก MRI) ซึ่งมีผลต่อการตัดสินใจว่าต้องเลาะต่อมน้ำเหลืองออกด้วยหรือไม่?
- นอกจากการผ่าตัดแล้ว ฉันจำเป็นต้องได้รับการฉายแสง (หรือสอดแร่) เพื่อป้องกันการเป็นซ้ำหรือไม่?
- หากฉันยังอยู่ในวัยเจริญพันธุ์ มีทางเลือกในการเก็บรักษาไข่ (Egg Freezing) ก่อนการตัดรังไข่และมดลูกหรือไม่?
บทสรุป: มะเร็งมดลูกไม่ใช่โรคที่น่ากลัวหากคุณไม่เพิกเฉยต่อสัญญาณเตือนของร่างกาย การมีเลือดออกหลังวัยหมดประจำเดือนไม่ใช่เรื่องโชคลาง แต่เป็นเสียงร้องขอความช่วยเหลือจากร่างกาย การพึ่งพาเทคโนโลยีที่แม่นยำและการยอมสละอวัยวะเพื่อแลกกับชีวิต คือแนวทางที่ฉลาดที่สุด ปล่อยให้หน้าที่การผ่าตัดและจัดการเซลล์ร้ายเป็นของทีมแพทย์ และหน้าที่ในการดูแลคุณภาพชีวิตหลังการรักษาเป็นของคุณ
อ้างอิงข้อมูลจาก: National Cancer Institute (NCI) และ American Society of Clinical Oncology (ASCO)
อัปเดตข้อมูลล่าสุด: เมษายน 2026
ปรึกษาทีมแพทย์: หากคุณมีผลการตรวจ MRI หรือ CT Scan แล้วสามารถส่งประวัติทางการแพทย์มาให้ทีมแพทย์สหสาขาวิชาชีพ (MDT) ของ RoyalLee ประเมินได้ทันที