มะเร็งลำไส้ใหญ่และไส้ตรง เป็นหนึ่งในโรคมะเร็งที่พบมากที่สุด แต่ในขณะเดียวกันก็เป็นมะเร็งที่ “ป้องกันและรักษาให้หายขาดได้สูงที่สุด” หากตรวจพบและจัดการอย่างถูกวิธี ความยากของโรคนี้ไม่ได้อยู่ที่ความดุร้ายของเซลล์ แต่อยู่ที่ความกังวลของผู้ป่วยต่อผลกระทบหลังการรักษา เช่น การขับถ่าย หรือการต้องมีถุงทวารเทียมหน้าท้อง
ที่ RoyalLee Cancer Hospital Guangzhou ภายใต้ปรัชญา เราเคารพในชีวิต (Respecting Life) เราเชื่อว่าการมอบข้อมูลที่ตรงไปตรงมาและครบถ้วนที่สุด คือก้าวแรกของการจัดการความกลัว และช่วยทวงคืน ‘คุณภาพชีวิต’ ของคุณกลับมา
บทความนี้จะสรุปข้อเท็จจริงทางการแพทย์ที่คุณต้องรู้ เพื่อเตรียมคุณให้พร้อมในฐานะ “คู่หูในการรักษา” (Active Partner) ร่วมกับทีมแพทย์
1. มะเร็งลำไส้ใหญ่และไส้ตรง คืออะไร?
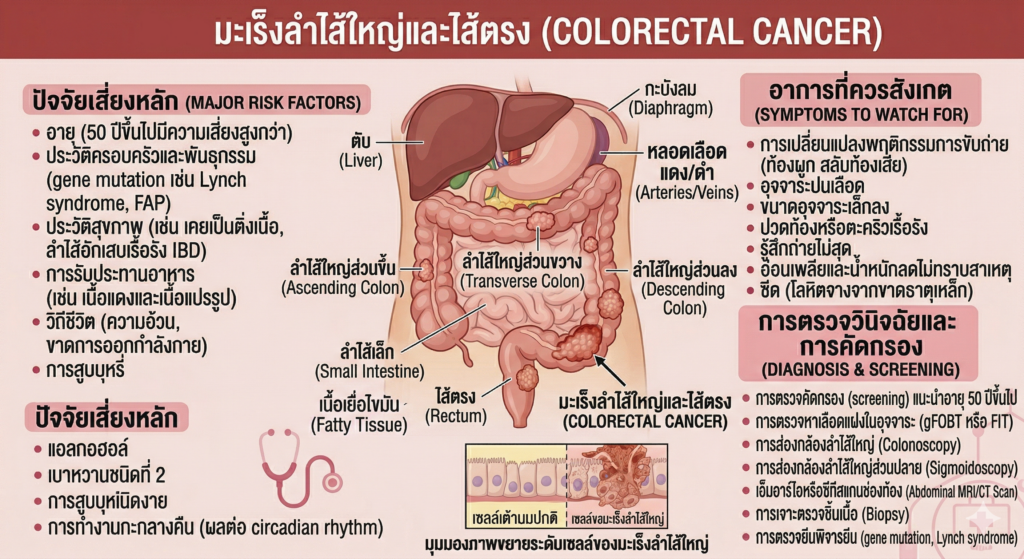
คำจำกัดความ: เกิดจากการที่เซลล์เยื่อบุผนังลำไส้ด้านในเกิดการกลายพันธุ์ โดยมักเริ่มจากการเป็น “ติ่งเนื้อ” (Polyp) เล็กๆ ที่ไม่เป็นอันตราย ก่อนจะค่อยๆ สะสมความผิดปกติใช้เวลา 5-10 ปี จนกลายเป็นก้อนมะเร็งร้ายที่ทะลุผนังลำไส้และลุกลามไปที่อื่น
ประเภทที่ต้องแยกให้ชัดเจน: เพราะวิธีการรักษาต่างกัน:
- มะเร็งลำไส้ใหญ่ (Colon Cancer): ก้อนเนื้องอกอยู่ในช่วงความยาวหลักของลำไส้ใหญ่ การรักษามักเริ่มต้นด้วยการ “ผ่าตัด” เป็นอันดับแรก
- มะเร็งไส้ตรง (Rectal Cancer): ก้อนเนื้องอกอยู่ในช่วงปลายลำไส้ใหญ่ (ใกล้ทวารหนัก) พื้นที่บริเวณนี้แคบและเต็มไปด้วยหูรูดและเส้นประสาท การรักษาจึงมักต้อง “ฉายแสงร่วมกับเคมีบำบัด” ก่อนผ่าตัด เพื่อให้ก้อนยุบลงและเพิ่มโอกาสเก็บรักษากล้ามเนื้อหูรูดเอาไว้
2. สังเกตอาการและสัญญาณเตือน
อาการที่พบบ่อย (Common Symptoms):
- พฤติกรรมการขับถ่ายเปลี่ยนไปอย่างชัดเจน เช่น ท้องผูกสลับท้องเสียเรื้อรัง
- รู้สึกถ่ายไม่สุด เหมือนมีอะไรคาดค้างอยู่ในลำไส้
- ท้องอืด ปวดหน่วงๆ หรือปวดเกร็งช่องท้องบ่อยครั้ง
Red Flags (สัญญาณอันตรายที่ต้องพบแพทย์ทันที):
- ถ่ายมีเลือดปน: ไม่ว่าจะเป็นเลือดสีแดงสด (มักเป็นมะเร็งไส้ตรง) หรืออุจจาระสีดำคล้ำเหมือนยางมะตอย (มักเป็นมะเร็งลำไส้ใหญ่ส่วนต้น)
- อุจจาระมีลักษณะลีบเล็กลงเหมือนแท่งดินสอ (เพราะก้อนมะเร็งโตจนอุดตันทางเดินอุจจาระ)
- น้ำหนักลดฮวบโดยไม่ได้คุมอาหาร พร้อมกับมีภาวะซีด/โลหิตจางโดยไม่ทราบสาเหตุ
3. สาเหตุและปัจจัยเสี่ยง
- อาหารและพฤติกรรม (ปัจจัยหลัก): การรับประทานเนื้อแดงและเนื้อแปรรูป (ไส้กรอก เบคอน) ปริมาณมาก, อาหารไขมันสูง กากใยต่ำ, ภาวะโรคอ้วน, และการไม่ออกกำลังกาย
- พันธุกรรม: ผู้ที่มีประวัติคนในครอบครัวสายตรงเป็นมะเร็งลำไส้ใหญ่ หรือกลุ่มโรคพันธุกรรม เช่น FAP หรือ Lynch Syndrome
- โรคลำไส้อักเสบเรื้อรัง: เช่น โรค IBD, Crohn’s Disease หรือ Ulcerative Colitis
- กลุ่มที่ควรคัดกรอง: ทุกคนที่อายุ 50 ปีขึ้นไป (ปัจจุบันแนะนำที่ 45 ปี) ควรได้รับการส่องกล้องลำไส้ใหญ่ (Colonoscopy) ทุก 5-10 ปี เพราะหากเจอติ่งเนื้อและตัดทิ้งทัน จะป้องกันมะเร็งได้ 100%
4. การวินิจฉัย (Diagnosis)
- การส่องกล้องและตัดชิ้นเนื้อ (Colonoscopy & Biopsy): คือ “มาตรฐานทองคำ” ที่แม่นยำที่สุด แพทย์จะเห็นก้อนเนื้อและตัดตัวอย่างไปส่องกล้องจุลทรรศน์ได้ทันที
- การถ่ายภาพรังสี 3.0T MRI หรือ CT Scan: เพื่อดูความลึกของก้อนเนื้อที่กินเข้าผนังลำไส้ และดูว่ามะเร็งลุกลามไปต่อมน้ำเหลืองหรืออวัยวะอื่นหรือไม่ (MRI มีความสำคัญอย่างยิ่งในการประเมินมะเร็งไส้ตรง)
- การตรวจยีนระดับโมเลกุล (Molecular Testing): ชิ้นเนื้อจะต้องถูกนำไปถอดรหัสยีน (เช่น KRAS, NRAS, BRAF, MSI) เพื่อใช้ในระบบ OncoMatch สำหรับการคัดกรอง “ยาพุ่งเป้า” และ “ภูมิคุ้มกันบำบัด” ที่แม่นยำที่สุด
5. ระยะของโรค (Staging)
- ระยะที่ 1-2 (ระยะเริ่มต้น): มะเร็งยังจำกัดอยู่ที่ผนังลำไส้ ยังไม่กระจายเข้าต่อมน้ำเหลือง โอกาสผ่าตัดหายขาดสูงมาก (ระยะ 1 รอดชีวิตเกิน 90%)
- ระยะที่ 3 (ระยะลุกลามเฉพาะที่): มะเร็งทะลุผนังลำไส้และกระจายเข้าสู่ “ต่อมน้ำเหลือง” รอบๆ แล้ว ต้องใช้เคมีบำบัดร่วมกับการผ่าตัด
- ระยะที่ 4 (ระยะแพร่กระจาย – Metastasis): เซลล์มะเร็งเดินทางผ่านหลอดเลือด อวัยวะที่มะเร็งลำไส้ใหญ่มักลามไปมากที่สุดคือ “ตับ” และ “ปอด” แม้จะอยู่ระยะ 4 แต่หากก้อนที่ตับผ่าตัดหรือจี้ทำลายได้ ผู้ป่วยยังมีโอกาสหายขาดสูงกว่ามะเร็งระยะ 4 ชนิดอื่นๆ
6. ทางเลือกในการรักษา (Treatment Options)
มะเร็งชนิดนี้มีอาวุธในการจัดการที่หลากหลาย ที่ RoyalLee ทีมแพทย์ MDT จะพิจารณาร่วมกันเพื่อเลือกทางเลือกที่รักษาร่างกายได้ดีที่สุด:
| วิธีการรักษา | รายละเอียดโดยสังเขป |
| การผ่าตัด (Surgery) | อาวุธหลักในการรักษามะเร็งลำไส้ ในบางกรณี (โดยเฉพาะมะเร็งไส้ตรงที่อยู่ต่ำมาก) ผู้ป่วยอาจต้องทำ ทวารเทียม (Stoma / Colostomy) ซึ่งมีทั้งแบบชั่วคราวและถาวร |
| เคมีบำบัด (Chemotherapy) | ใช้กำจัดเซลล์มะเร็งที่ซ่อนอยู่ในกระแสเลือดและลดโอกาสกลับมาเป็นซ้ำ มักให้หลังผ่าตัดระยะ 3 หรือให้เพื่อคุมโรคในระยะ 4 |
| รังสีรักษา (Radiation) | ใช้เป็นหลักในมะเร็งไส้ตรง โดยฉายแสงก่อนผ่าตัดเพื่อให้ก้อนยุบตัวลง ช่วยเพิ่มโอกาสผ่าตัดแบบรักษากล้ามเนื้อหูรูด (หลีกเลี่ยงการทำทวารเทียมถาวร) |
| ยามุ่งเป้า (Targeted Therapy) | หากผลตรวจยีนระบุว่าตอบสนอง จะมีการใช้ยาเพื่อยับยั้งการสร้างหลอดเลือดใหม่ที่ไปเลี้ยงมะเร็ง (Anti-VEGF) หรือบล็อกตัวรับบนเซลล์มะเร็ง (Anti-EGFR) |
| ภูมิคุ้มกันบำบัด (Immunotherapy) | ใช้ได้ผลดีเยี่ยมในกลุ่มผู้ป่วยที่มีความผิดปกติของยีนชนิด MSI-H (Microsatellite Instability-High) |
| เทคโนโลยีบาดแผลเล็กเฉพาะทาง | จุดเด่นของ RoyalLee: หากมะเร็งลามไปตับ เรามีเทคโนโลยี NanoKnife (มีดนาโน) หรือ Cryoablation (จี้ความเย็น) เพื่อทำลายจุดแพร่กระจายโดยไม่ต้องผ่าตัดใหญ่ และมี PDT (Photodynamic Therapy) เพื่อเปิดทางลำไส้กรณีมีก้อนอุดตัน |
7. การดูแลตัวเองและผลข้างเคียง (Lifestyle & Management)
ส่วนที่ 1: การเตรียมตัวก่อนเริ่มการรักษา (เตรียมความพร้อม)
- ปรับอาหารก่อนผ่าตัด/ส่องกล้อง: ทานอาหารที่มีกากใยต่ำ (Low-Residue Diet) เช่น โจ๊ก ข้าวขาว เนื้อปลา เพื่อลดกากอุจจาระตกค้างในลำไส้
- เตรียมสุขภาพใจเรื่องทวารเทียม: หากแพทย์ประเมินว่าต้องเปิดทวารเทียมที่หน้าท้อง ให้พยาบาลผู้เชี่ยวชาญ (Stoma Nurse) สอนวิธีดูแลตั้งแต่ก่อนผ่าตัด เพื่อลดความตื่นตระหนก ทวารเทียมสมัยใหม่ได้รับการออกแบบมาอย่างดีจนคุณสามารถใช้ชีวิตและว่ายน้ำได้ตามปกติ
- ตุนโปรตีน: เพื่อสมานแผลผ่าตัดลำไส้ให้ติดสนิท ป้องกันภาวะแผลปริแตก (Anastomotic leak)
ส่วนที่ 2: การจัดการเมื่อเข้าสู่การรักษา (Managing Side Effects)
- รับมือท้องเสียจากเคมีบำบัด: ร่างกายจะเสียน้ำและเกลือแร่ไวมาก ต้องจิบน้ำเกลือแร่ (ORS) ต่อเนื่อง และแจ้งแพทย์ทันทีหากท้องเสียรุนแรงเกิน 4-6 ครั้งต่อวัน
- ปลายมือปลายเท้าชา (Neuropathy): เป็นผลข้างเคียงจากสูตรยาเคมีบำบัดบางชนิด ให้หลีกเลี่ยงการสัมผัสของเย็นจัด สวมถุงมือและถุงเท้าเพื่อป้องกันแผลที่มองไม่เห็น
- สัญญาณอันตรายที่ต้องรีบพบแพทย์ด่วน: ปวดท้องบิดเกร็งรุนแรง ท้องอืดแข็ง อาเจียนทุกอย่างที่กิน (สัญญาณลำไส้อุดตัน), หรือแผลหน้าท้องมีหนอง/มีกลิ่นเหม็นผิดปกติ
8. คำถามที่ควรทบทวนกับแพทย์ (Doctor Checklist)
อย่าพยักหน้าถ้ายังไม่เข้าใจ จดคำถามเหล่านี้ไปถามอายุรแพทย์มะเร็งหรือศัลยแพทย์ของคุณ:
- ก้อนมะเร็งของฉันอยู่ตรงตำแหน่งไหน (Colon หรือ Rectum)?
- จากแผนการรักษา ฉันมีความจำเป็นต้องทำทวารเทียม (Stoma) หรือไม่? และเป็นแบบชั่วคราวหรือถาวร?
- ชิ้นเนื้อของฉันได้ส่งตรวจหายีนกลายพันธุ์ (เช่น RAS, BRAF, MSI) เพื่อดูโอกาสใช้ยาพุ่งเป้าแล้วหรือยัง?
- หากมะเร็งกระจายไปที่ตับแล้ว ที่นี่มีเทคโนโลยีจี้ทำลาย (Ablation) หรือมีดนาโน มาช่วยจัดการแทนการผ่าตัดหรือไม่?
บทสรุป: มะเร็งลำไส้ใหญ่และไส้ตรง ไม่ใช่โรคที่น่ากลัวจนไร้ทางสู้ หากแต่ต้องอาศัยการวางแผนการรักษาที่แม่นยำและการยอมรับความจริงทางการแพทย์ การกลัวการทำทวารเทียมจนหนีไปพึ่งพาวิถีทางเลือก คือข้อผิดพลาดที่พรากชีวิตผู้ป่วยมาแล้วนับไม่ถ้วน ปล่อยให้หน้าที่การทำลายมะเร็งและการประเมินทางคลินิกเป็นของทีมแพทย์ และหน้าที่เตรียมความพร้อมของร่างกายเป็นของคุณ
อ้างอิงข้อมูลจาก: National Cancer Institute (NCI) และ American Society of Clinical Oncology (ASCO)
อัปเดตข้อมูลล่าสุด: เมษายน 2026
ปรึกษาทีมแพทย์: หากคุณมีผลการตรวจ MRI หรือ CT Scan แล้วสามารถส่งประวัติทางการแพทย์มาให้ทีมแพทย์สหสาขาวิชาชีพ (MDT) ของ RoyalLee ประเมินได้ทันที